Operatives Vorgehen beim frühen Zervixkarzinom
Autor:
Univ.-Prof. Dr. Alexander Reinthaller
Tumorzentrum, Ordensklinikum Linz/KH Barmherzige Schwestern
Medizinische Universität Wien
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Therapie des frühen Zervixkarzinoms hat sich aufgrund neuer Studiendaten entscheidend geändert. Die Wächterlymphknotenbiopsie zum Lymphknotenstaging hat sich bei kleineren Tumoren bewährt. Bei der lokalen Tumortherapie scheint die simple Hysterektomie beim frühen Zervixkarzinom mit niedrigem Risiko ausreichend zu sein.
Die Therapie des frühen Zervixkarzinoms hat sich in den letzten Jahren grundlegend verändert. Zwei Themenkomplexe sind hier von Bedeutung. Der eine bezieht sich auf das Management von Lymphknoten beziehungsweise die Bestimmung des Lymphknotenstatus, der andere Themenkomplex ist die lokale Tumorbehandlung.
Zunächst muss noch die Bedeutung der Definition des Begriffs „frühes Zervixkarzinom“ beleuchtet werden. Die neue FIGO-Stadieneinteilung hat diese Definition doch deutlich beeinflusst. Waren früher alle jene Karzinome unter dem Begriff frühes Zervixkarzinom subsumiert, bei denen der Tumor das Organ, das heißt die Zervix uteri, nicht überschritten hat, so ist diese Definition heute aufgrund der neuen Stadieneinteilung differenzierter zu sehen.Insbesondere das Stadium IB mit seiner Unterteilung in die Stadien IB1 mit einer Tumorgröße kleiner 2cm, IB2 mit einer Tumorgröße von 2 bis 4cm und das Stadium IB3 mit einer Tumorgröße von mehr als 4cm hat hier an Bedeutung gewonnen. Im Tumorstadium IB3 mit mehr als 4cm Tumorgröße ist die Bezeichnung frühes Zervixkarzinom zumindest fraglich. Auch in Anbetracht der hohen Inzidenz von Lymphknotenmetastasen mit 30% und mehr in diesem Tumorstadium und der erheblichen Gefahr einer beginnenden mikroskopischen Parametrieninfiltration ist dieses Tumorstadium nicht mehr unter die frühen Zervixkarzinome einzureihen. Deswegen wird in den meisten gängigen Leitlinien als Therapie der ersten Wahl eineprimäre, konkomitante Chemo- und Strahlentherapie wie bei den lokal fortgeschrittenen Tumorstadien empfohlen.
Lymphknotenmanagement
Die Bestimmung des Lymphknotenstatus erfolgt beim frühen Zervixkarzinom im Wesentlichen mittels chirurgischer Methoden, das heißt Entfernung der lokoregionären Lymphknoten. Dabei hat sich die Entfernung des oder der Wächterlymphknoten in den letzten Jahren durchgesetzt, wobei die Markierung des Wächterlymphknotens heute mittels des Farbstoffes Indocyaningrün (ICG) oder auch mittels Radionukleotidmarkierung (Technetium) oder auch in kombinierter Technik durchgeführt werden kann. Die einfache ICG-Markierung ist heute die am häufigsten durchgeführte Technik. In der deutschen S3-Leitlinie wird die Sentinel-Lymphknotenbiopsie (SLNB) bis zu einer Tumorgröße von 2cm empfohlen. NCCN empfiehlt ebenfalls die SLNB im Stadium IB1. Bei größeren Tumoren (Stadium IB2) ist eine SLNB möglich, sollte aber dem individuellen Fall angepasst werden.
Was die Sensitivität beziehungsweise auch den negativen Vorhersagewert des Wächterlymphknotens betrifft, ist eine Arbeit von Cibula et al. besonders hervorzuheben.1 In dieser Studie wurde bei 17 Patientinnen mit einem Zervixkarzinom des FIGO-Stadiums IB bis IIA ohne suspekte Lymphknoten in der präoperativen Bildgebung eine bilaterale Detektion der Wächterlymphknoten mittels Patentblau und Technetium, also mit kombinierter Markierungsmethode durchgeführt. Nach Entfernung der Wächterlymphknoten wurde eine systematische pelvine Lymphadenektomie angeschlossen. Es wurden durchschnittlich 30 Lymphknoten entfernt und alle entfernten Lymphknoten einem pathologischen Ultrastaging zugeführt. Insgesamt wurden mehr als 5700 Schnitte untersucht.
Bei 8 Patientinnen fand sich ein metastatischer Befall der Wächterlymphknoten, wobei einmal eine Makrometastase, viermal eine Mikrometastase und dreimal isolierte Tumorzellen (ITC) gefunden wurden. Als Makrometastase wurde eine Metastasengröße von mehr als 2mm, als Mikrometastase eine Metastasengröße von 0,2 bis 2mm und als ITC eine Metastasengröße von kleiner 0,2mm oder Cytokeratin-positive Zellen im Randsinus des Lymphknotens definiert. Ein metastatischer Befall von Nicht-Sentinel-Lymphknoten fand sich bei zwei Patientinnen. Beide Male war eine Mikrometastase vorliegend, wobei allerdings der ipsilaterale Sentinel-Lymphknoten (SLN) auch positiv war. Was die ITCs betraf, so konnten bei einer Patientin in einem Nicht-SLN ITCs nachgewiesen werden, wobei der ipsilaterale SLN negativ, allerdings der kontralaterale Sentinel positiv war. Demnach war die Sensitivität für Makro-und Mikrometastasen für den SLN 100%. Die Methode der SLN-Markierung hat sich somit als sehr effektiv, hochsensitiv und mit einem sehr hohen negativen Vorhersagewert erwiesen.2
Die prognostische Bedeutung von Makro- und Mikrometastasen und isolierten Tumorzellen wurde ebenfalls von Cibula et al. in einer retrospektiven Analyse von 645 Patientinnen mit frühem Zervixkarzinom untersucht.3 Bei allen Patientinnen wurde eine SLN-Biopsie mit anschließendem Ultrastaging durchgeführt. Es konnten bei 14,7% Makro-, bei 10,1% Mikrometastasen und bei 4,5% ITCs gefunden werden. Insgesamt erhielten 33% der Patientinnen eine adjuvante Behandlung mittels Strahlentherapie oder konkomitanter Chemo-/Strahlentherapie – 85% der Patientinnen mit Makro-, 82% mit Mikrometastasen und 52% mit ITCs. 10,5% der Patientinnen wurden bei negativen Lymphknoten adjuvant behandelt.
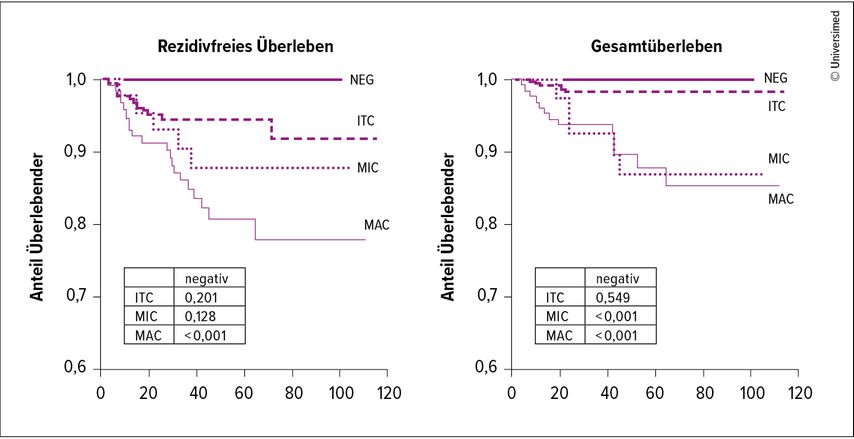
Hinsichtlich des Gesamtüberlebens konnte ein signifikanter Unterschied zwischen negativen Lymphknoten und dem Vorhandensein von Mikro- und Makrometastasen gezeigt werden. Beim rezidivfreien Überleben konnte lediglich für Makrometastasen ein signifikanter Unterschied zugunsten der Patientinnen mit negativen Lymphknoten gefunden werden (Abb. 1).
Abb. 1: Prognostische Bedeutung von Makrometastasen (MAC) und Mikrometastasen (MIC) sowie isolierten Tumorzellen (ITC) beim frühen Zervixkarzinom (modifiziert nach Cibula D et al.)3
Zusammenfassend kann man also sagen, dass die SLN-Biopsie beim frühen Zervixkarzinom eine sehr effektive und sensitive Methode darstellt mit hohem negativem Vorhersagewert und sich mittlerweile auch durchgesetzt hat.1–4 Die Frage, wie im Detail die SLN-Biopsie durchgeführt werden soll, wird etwas kontroversiell diskutiert. Insbesondere ob ein zweizeitiges operatives Verfahren oder ein einzeitiges operatives Verfahren mit Gefrierschnitt gewählt werden soll. Der Vorteil des zweizeitigen Vorgehens ist, dass vor einer operativen Tumorentfernung ein Ultrastaging der SLN durchgeführt werden kann und somit eine sichere Diagnostik in Bezug auf Lymphknotenmetastasen erfolgt. Durch die genaue Untersuchung der SLN wird die Notwendigkeit einer kombinierten Behandlung von Operation und adjuvanter Chemo-/Strahlentherapie bei positiven SLN weitgehend ausgeschlossen. Dieses Therapiekonzept versucht man heute möglichst zu vermeiden, da die Kombination von adjuvanter Chemo-/Strahlentherapie plus Operation eine höhere Morbidität aufweist als jede Therapieform für sich allein.
Der Nachteil ist, wie bereits erwähnt, der zweizeitige Ansatz, wodurch der Patientin eine zweite Operation für die Tumorentfernung bei negativem SLN zugemutet wird. Ein zweiter Nachteil ist der größere Verbrauch operativer Ressourcen, was bei der heutigen Ressourcenknappheit natürlich ein Thema ist.
Der Vorteil des einzeitigen Verfahrens mit Gefrierschnitt besteht vor allem darin, dass der Patientin nur eine Operation zugemutet wird. Der Nachteil besteht in der Unsicherheit des Gefrierschnittes, bei dem kleine und vor allem Mikrometastasen übersehen werden können und erst im Ultrastaging evident werden. Beim frühen Zervixkarzinom ist mit einer solchen Situation in ungefähr 10% der Fälle zu rechnen. Diese Patientinnen sollten eine adjuvante Chemo-/Strahlentherapie und damit doch die Kombination beider Therapieformen erhalten.
Ein weiterer Vorteil der SLNB besteht neben dem gegenüber der systematischen Lymphadenektomie kleineren und kürzeren, operativen Eingriff vor allem in der geringeren Morbidität dieser Technik. So konnte in der SENTICOL-2-Studie, bei der 206 Patientinnen in eine Gruppe mit SLN-Biopsie allein versus eine Gruppe mit SLN-Biopsie und anschließender systematischer Lymphadenektomie randomisiert wurden. Es konnte eine deutlich geringere chirurgische Morbidität in der SLN-allein-Gruppe nachgewiesen werden. Vor allem die lymphatische Mobilität (Lymphozelen, Lymphödeme, Lymphorrhö) war signifikant geringer. Somit führt die Anwendung der SLN-Biopsie zu einer deutlichen Verbesserung der chirurgischen Therapie beim frühen Zervixkarzinom vor allem auch im Hinblick auf die postoperative Morbidität.5
Operative Tumortherapie
Was die operative Tumortherapie betrifft, so hat die SHAPE-Studie das therapeutische Management des frühen Zervixkarzinoms grundlegend verändert.6 Die SHAPE-Studie ist eine randomisierte, kontrollierte Phase-III-Studie, in die Patientinnen mit frühem Zervixkarzinom mit niedrigem Risiko eingeschlossen wurden. Die Definition niedriges Risiko beinhaltete Plattenepithelkarzinome, Adenokarzinome und adenosquamöse Karzinome der Tumorstadien IA2 und IB1. Die Stromainvasion am Konuspräparat musste kleiner als 10mm oder in der Bildgebung mittels MRT unter 50% der Zervixdicke betragen. Der maximale Tumordurchmesser war kleiner gleich 2cm. Stratifiziert wurde nach Studiengruppe, Verwendung der SLN-Technik, Tumorstadium, histologischem Typ und Tumor-Grading. Insgesamt 622 Patientinnen wurden in einen Kontrollarm mit radikaler Hysterektomie (HE) vs. einen experimentellen Arm mit simpler Hysterektomie (HE) randomisiert. Der primäre Endpunkt war die pelvine Rezidivrate nach drei Jahren.
Die Studie war eine „Non-inferiority“-Studie mit der Studienhypothese, dass die einfache Hysterektomie der radikalen Hysterektomie hinsichtlich der pelvinen Rezidivrate nach drei Jahren gleich beziehungsweise nicht unterlegen ist. Der primäre Endpunkt wurde aufgrund einer zu niedrigen Eventrate vom pelvinen, rezidivfreien Überleben zur pelvinen Rezidivrate nach drei Jahren geändert.
Die Art der Diagnosestellung war in beiden Gruppen hinsichtlich Konisation, Zervixbiopsie, beiden Verfahren oder keine Angabe gleich. Die Stadienverteilung war ebenso in beiden Gruppen mit circa 8% Stadium IA2 und 92% Stadium IB1 gleich.
Was den Zugangsweg betraf, wurde ein abdominaler Zugang in der Gruppe der simplen HE bei 17% und in der Gruppe der radikalen HE bei 29% angewendet. Eine Laparoskopie wurde bei 55% bei der simplen HE und bei 44% bei der radikalen HE angewendet. Eine Roboter-assistierte Laparoskopie kam in beiden Gruppen annähernd gleich zur Anwendung (24% vs. 25%). Somit wurde in der Gruppe der radikalen HE der abdominale Zugangsweg signifikant häufiger gewählt als in der Gruppe der simplen Hysterektomie.
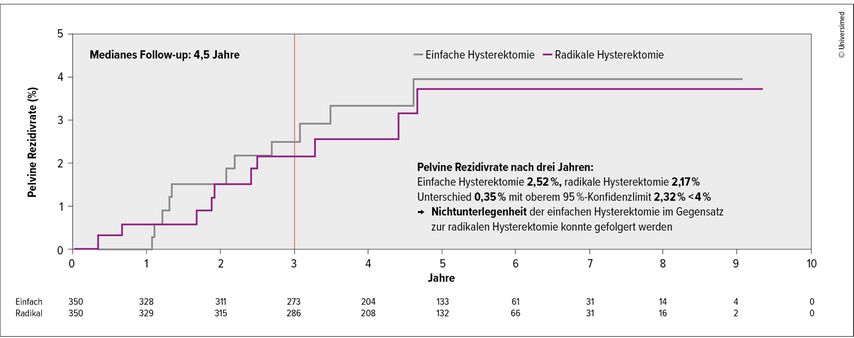
Die Ergebnisse zeigten beim primären Endpunkt der pelvinen Rezidivrate nach drei Jahren mit 2,52% in der Gruppe der simplen HE vs. 2,17% in der Gruppe der radikalen HE keinen Unterschied (Abb. 2). Bei den weiteren Endpunkten wie pelvines, rezidivfreies Überleben, extra pelvines, rezidivfreies Überleben, gesamtes, rezidivfreies Überleben und Gesamtüberleben konnte ebenfalls kein Unterschied gefunden werden.
Abb. 2: Primärer Endpunkt der SHAPE-Studie: pelvine Rezidivrate nach drei Jahren (modifiziert nach Plante M et al.)6
Bei der Rezidivlokalisation fanden sich gleich viele pelvine und extra pelvine Rezidive in beiden Gruppen.
Was die adjuvante Therapie betraf, so fanden sich auch hier in der Gruppe der simplen HE mit 9,2% vs. 8,4% in der Gruppe der radikalen HE kein Unterschied.
Hinsichtlich der chirurgischen Morbidität zeigte sich bei den urologischen Komplikationen ein signifikanter Unterschied zugunsten der Gruppe der simplen HE. So wiesen in der Gruppe der simplen HE 4,7% der Patientinnen eine Harninkontinenz und 0,6% einen Harnverhalt nach vier Wochen auf vs. 11,1% und 10% in der Gruppe der radikalen HE. Die Lebensqualität und das postoperative Sexualleben waren in der Gruppe der simplen HE deutlich besser.
In der SHAPE-Studie war die pelvine Rezidivrate beim frühen Zervixkarzinom mit niedrigem Risiko nach simpler HE gleich wie nach radikaler HE. Gleichzeitig waren die postoperativen, urologischen Komplikationen in der Gruppe der einfachen HE geringer bei besserer Lebensqualität und geringerer Beeinträchtigung des Sexuallebens. Die simple HE ist demnach beim frühen Zervixkarzinom mit niedrigem Risiko ein neuer Therapiestandard.
Abschließend bleibt noch die Frage nach den verbleibenden Indikationen zu einer radikalen Hysterektomie. Diese ist im Stadium Figo IB1 mit einem erhöhten Risiko, also z.B. einer tiefen Stromainfiltration, im Stadium IB2 mit einer Tumorgröße von >2 bis 4cm indiziert. Das Stadium IB3 mit einer Tumorgröße von mehr als 4cm wird wohl meistens schon als lokal fortgeschritten betrachtet und damit nur noch in Ausnahmefällen operiert werden. Inwieweit bei einem derartig eingeschränkten Indikationsspektrum in Zukunft die radikale Hysterektomie noch in der Ausbildung vermittelt werden kann, ist derzeit unklar. Eine entsprechende Zentralisierung dieser Operationen ist dafür wahrscheinlich Voraussetzung.
Literatur:
1 Cibula D et al.: Risk of micrometastases in non-sentinel pelvic lymph nodes in cervical cancer. Gynecol Oncol 2016; 143: 83 2 Lecru F et al.: Bilateral negative sentinel nodes accurately predict absence of lymph node metastasis in early cervical cancer: results of the SENTICOL study. J Clin Oncol 2011; 29: 1686 3 Cibula D et al.: Prognostic significance of low volume sentinel lymph node disease in early-stage cervical cancer. Gynecol Oncol 2012; 124: 496 4 Favre G et al.: Sentinel lymph-node biopsy in early-stage cervical cancer: The 4-year follow-up results of the senticol 2 trial. Front Oncol 2021; 10: 621518 5 Mathevet P et al.: Sentinel lymph node biopsy and morbidity outcomesin early cervical cancer: Results of a multicenter randomized trial (SENTICOL-2). Eur J Cancer 2021; 148: 307 6 Plante M et al.: Simple versus radical hysterectomy in women with low-risk cervical cancer. N Engl J Med 2024; 390: 819
Das könnte Sie auch interessieren:
Die Menopause aus evolutionärer Perspektive
Kann man die menopausale Transition überhaupt als pathologisches Geschehen interpretieren, wenn alle Frauen um das 50. Lebensjahr diese durchleben? Oder wurde das obligate irreversible ...
Sport und Krebserkrankungen
In den letzten Jahzehnten hat sich insgesamt ein Paradigmenwechsel in der Medizin vollzogen – von der körperlichen Schonung hin zur Aktivität und frühen Mobilisierung im Rahmen von ...
Hormonelle Gesundheit nach der Menopause
Frauen verbringen heute rund ein Drittel ihres Lebens in der Postmenopause. Diese Lebensphase ist mit einer hohen Symptomlast und langfristigen gesundheitlichen Risiken verbunden, was ...